¡IMPORTANTE!
La información de esta sección no debe utilizarse para el autodiagnóstico o el autotratamiento. En caso de dolor u otra exacerbación de la enfermedad, solo el médico tratante debe prescribir pruebas de diagnóstico. Para el diagnóstico y el tratamiento adecuado, debe comunicarse con su médico.
Dolor de espalda inferior: las causas de la aparición, en qué enfermedades ocurre, diagnóstico y métodos de tratamiento.
El dolor lumbar ocurre en casi todas las personas, especialmente después de los 40 años. Una de las razones es la osteocondrosis, un cambio distrófico degenerativo en la columna vertebral. Sin embargo, en muchos casos no explica la naturaleza, severidad y duración del dolor de espalda.
Variedades de dolor
El dolor de espalda puede ser un síntoma de una enfermedad grave, pero la gran mayoría de los dolores de espalda son benignos. Uno de los principales puntos a tener en cuenta a la hora de diagnosticar un dolor de espalda, y en concreto en la zona lumbar, es su duración. En la mayoría de los casos, el dolor muscular puede durar hasta dos semanas y luego desaparecer. El dolor causado por cambios orgánicos en la columna (hernia intervertebral, artrosis) dura mucho más y puede irradiarse a la pierna, perineo, acompañado de una sensación de entumecimiento, ardor, piel de gallina.
El dolor causado por enfermedades cardiovasculares, las enfermedades de los órganos abdominales son más intensos y prolongados.
Posibles razones
Dolor causado por enfermedad o lesión de la columna
En la mayoría de los casos, el dolor de espalda es causado por una disfunción de las articulaciones intervertebrales.
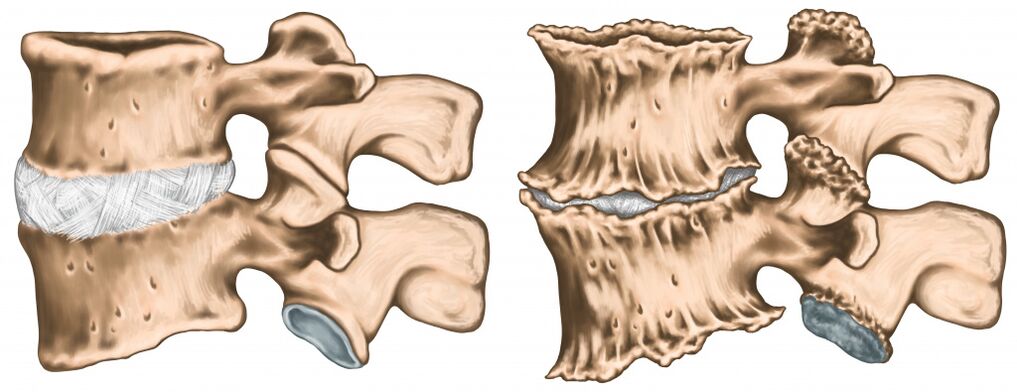
Una disminución en la distancia entre las vértebras debido a cambios degenerativos en los discos intervertebrales conduce a un aumento en la fricción de las superficies articulares. Esto puede causar subluxación y bloqueo de la articulación. Los músculos que rodean la articulación afectada se encuentran en un estado de sobreesfuerzo durante mucho tiempo, lo que aumenta el dolor articular.
En la mayoría de los casos, el dolor en las enfermedades de la columna vertebral es de naturaleza sorda, es decir, su intensidad aumenta gradualmente, intensificándose con los movimientos y debilitándose en reposo. .
En casos de osteocondrosis severa, el dolor puede ser causado por la compresión de las terminaciones nerviosas (raíces espinales) durante la formación de una hernia de disco. El dolor punzante o punzante puede volverse constante con el tiempo y ocasionalmente irradiarse a la pierna con movimientos bruscos, tos, estornudos. El síndrome de dolor suele ir acompañado de entumecimiento, hormigueo, ardor. Síntomas similares se combinan con pérdida de sensibilidad en el área del nervio afectado, pérdida de reflejos, debilidad muscular.
Las lesiones graves de la columna (fractura, luxación por fractura) se acompañan de dolor intenso y requieren intervención médica de emergencia.
Si se produce una fractura como resultado de la compresión del cuerpo vertebral, se denomina fractura por compresión.
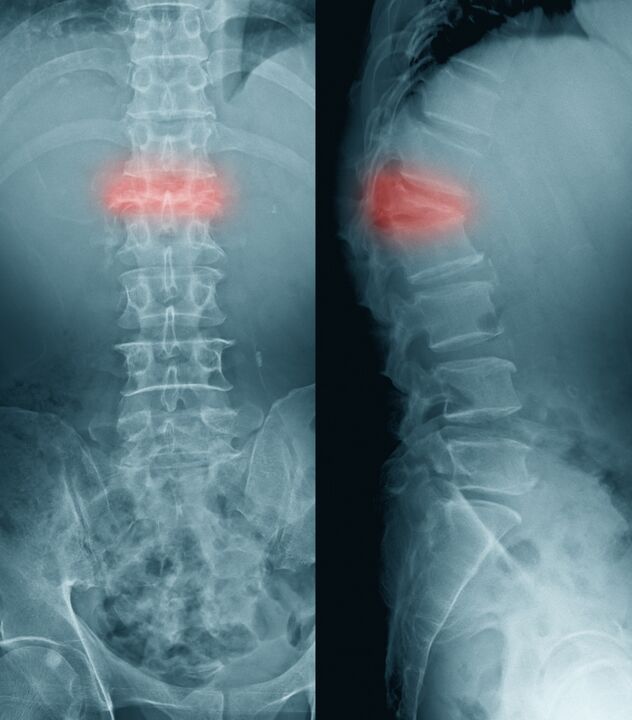
En las personas mayores, tal fractura es posible debido a la osteoporosis, que es más común en las mujeres. Una fractura por compresión, a veces incluso con una carga externa mínima, es causada por daño a la columna vertebral durante la metástasis de tumores malignos.
Diagnósticos y exámenes
Al diagnosticar, el médico tiene en cuenta los defectos ortopédicos, la presencia de síntomas como dificultad para orinar o defecar; dolor que se extiende por la pierna; falta de alivio después de tomar analgésicos; debilidad y entumecimiento en la pierna. Para confirmar el diagnóstico, debe realizar:
- Connecticut
- resonancia magnética
- Hemograma completo Una de las principales pruebas de laboratorio para la evaluación cuantitativa y cualitativa de todas las clases de células sanguíneas. Incluye un examen citológico de un frotis de sangre para calcular el porcentaje de variedades de leucocitos y determinar la tasa de sedimentación de eritrocitos.
¿Qué se debe hacer cuando aparece el dolor?
En el dolor agudo, es necesario garantizar la paz y limitar la carga sobre la columna vertebral.
En presencia de síndrome radicular, se observa reposo en cama durante dos semanas. Después de un período agudo, debe volver gradualmente a un estilo de vida activo.
Tratamiento
En primer lugar, la terapia debe estar dirigida a aliviar el dolor. El médico puede recetar un bloqueo del foco de inflamación con inyecciones. El alivio del dolor se logra por un período de seis semanas a seis meses. Otra opción es el nombramiento de medicamentos antiinflamatorios no esteroideos en combinación con relajantes musculares. El tratamiento se puede complementar con terapia vitamínica (un complejo de vitaminas B), así como con el uso de antidepresivos y anticonvulsivos estrictamente según las indicaciones. Después de la eliminación del dolor agudo, según la decisión del médico, se puede agregar al tratamiento fisioterapia térmica y magnética, manual y acupuntura, masaje.
Si el tratamiento conservador ha resultado ineficaz durante varios meses, se recurre a las operaciones neuroquirúrgicas. A la edad de 45 años, la descompresión de la médula espinal, la extracción de una hernia intervertebral, los discos intervertebrales protésicos a menudo dan un buen resultado. En otros casos, es mejor utilizar bloqueo epidural y denervación por radiofrecuencia. Esto permite no solo eliminar rápidamente los síntomas del dolor, sino también minimizar el uso de analgésicos.
Dolor muscular
El dolor muscular o miofascial ocurre con mayor frecuencia con sobreesfuerzo, espasmo o microtrauma de los músculos.
En estos casos, se palpa debajo de la piel un área dolorosa y dura del músculo, presionando lo que se acompaña de un fuerte impulso de dolor y, a veces, retrocede a otras áreas. Por regla general, existe una relación entre la aparición de dolor con sobreesfuerzo prolongado o una posición no natural (a menudo asociada con actividades profesionales), compresión y estiramiento excesivo de los músculos debido al uso de bolsas o mochilas pesadas, hipotermia, enfermedades de órganos internos o articulaciones. En este último caso, el impulso de dolor del órgano afectado provoca una tensión protectora de los músculos circundantes.
Diagnósticos y exámenes
Al hacer un diagnóstico, el médico realiza un examen externo, descubre la historia del desarrollo del dolor, su conexión con la sobrecarga o la enfermedad de los órganos internos. Para excluir daños en la columna vertebral (osteoporosis, metástasis en la columna vertebral, espondilitis tuberculosa), se realiza lo siguiente:
- Connecticut
- resonancia magnética
- Ultrasonido para detectar enfermedades de la cavidad abdominal y pelvis menor.
La ausencia de enfermedades graves de la columna vertebral y los órganos internos justifica el diagnóstico de mialgia o dolor muscular.
¿Qué se debe hacer cuando aparece el dolor?
Si el síndrome de dolor se debe a un espasmo muscular, el primer paso debe ser asegurar el descanso y, si es posible, la relajación.
El efecto óptimo se logra en posición supina, preferiblemente sobre un colchón ortopédico.
Tratamiento
La terapia principal es aliviar el dolor y relajar los músculos espasmódicos. Esto se logra mediante el uso de relajantes musculares y medicamentos antiinflamatorios no esteroideos. El curso del tratamiento, por recomendación de un médico, puede complementarse con medicamentos anticonvulsivos que reducen la intensidad del dolor y medicamentos vasculares que mejoran la circulación sanguínea en los músculos. El método conservador más efectivo es el bloqueo por inyección local. Después de la eliminación del dolor agudo, es posible prescribir vitaminas y bioestimulantes. Se proporcionan beneficios significativos por medios no farmacológicos: terapia manual, masajes, acupuntura, fisioterapia, ejercicios de fisioterapia.
Dolor psicógeno
El dolor psicógeno, por regla general, ocurre sin lesiones y no tiene una localización clara. El dolor psicógeno se desarrolla como una respuesta del cuerpo a situaciones estresantes y las emociones negativas que las acompañan. A diferencia del dolor radicular o referido (cuando la localización del dolor no coincide con el foco de daño), el dolor psicógeno disminuye o desaparece tras la actividad motora.
El dolor psicógeno no excluye una lesión orgánica real e incluso a menudo acompaña a sus manifestaciones.
Diagnósticos y exámenes
Es bastante difícil identificar la causa del dolor psicógeno y determinar su naturaleza, especialmente en pacientes mayores. Es posible sospechar el componente psicológico del dolor en ausencia de su clara localización y naturaleza, así como en presencia de estados depresivos previos o actuales.
Tratamiento
La eliminación del dolor psicógeno se logra activando el estilo de vida y utilizando tranquilizantes ligeros y antidepresivos según prescripción médica.
Otras posibles causas del dolor de espalda
Otras causas de síndromes de dolor pueden ser procesos infecciosos (espondilitis tuberculosa, herpes), daño metastásico en las vértebras, trastornos metabólicos (osteoporosis, hiperparatiroidismo), enfermedades vasculares (asociadas con patología vascular) y lesiones de órganos internos. Todas estas condiciones requieren tratamiento urgente.
¿Qué médicos contactar?
Los pacientes con dolor de espalda (si el dolor no es de origen infeccioso o tumoral) son tratados tanto por médicos generales como por neurólogos, algólogos, psicoterapeutas y médicos fisioterapeutas.


















































